10 mars 2026
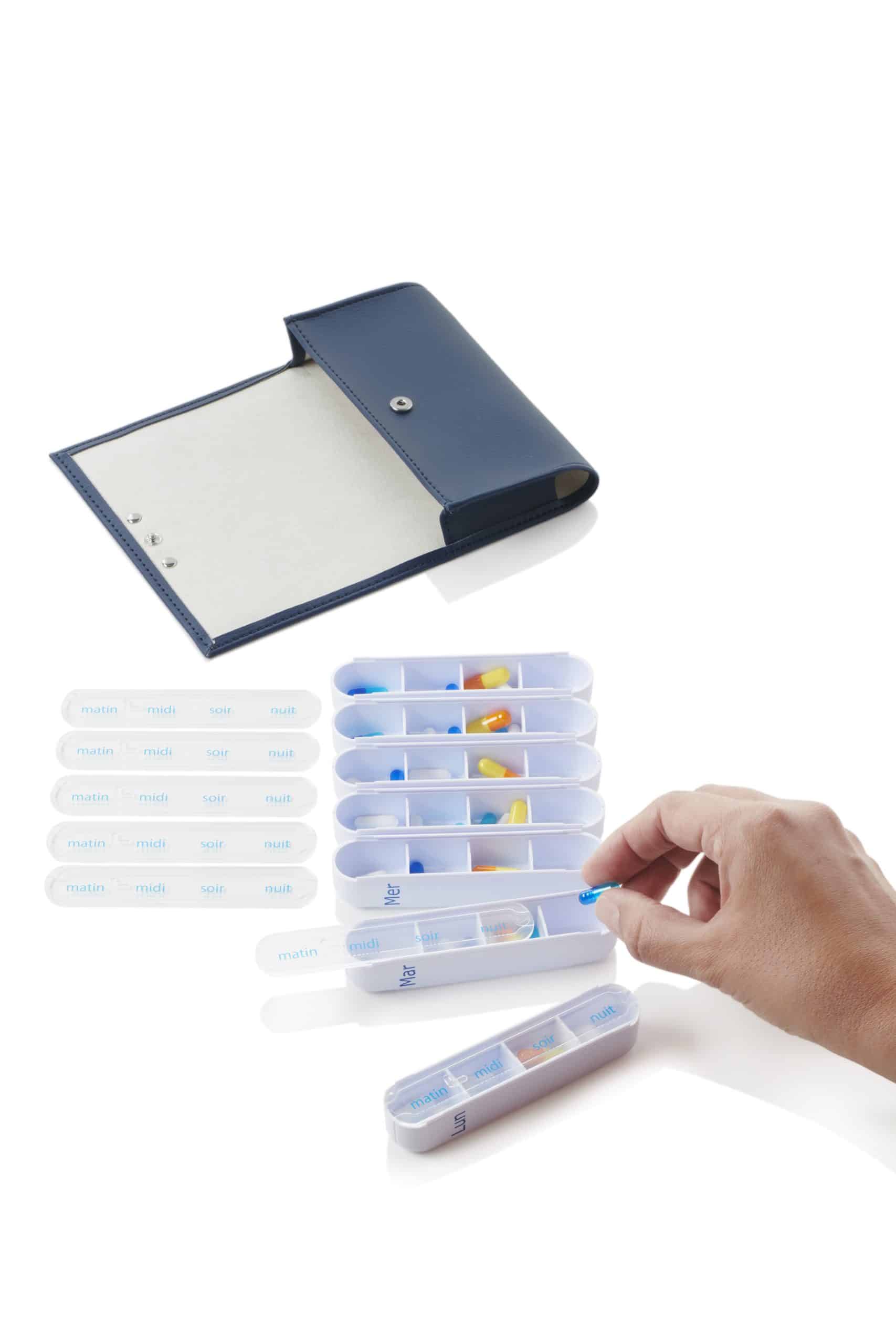
Polymédication : gérer plusieurs traitements avec un pilulier
Aujourd’hui, plus de 20 millions de Français vivent avec une maladie chronique (diabète, hypertension artérielle, insuffisance rénale, maladies cardiovasculaires, asthme ou maladie d’Alzheimer). Pour contrôler ces pathologies et prévenir les complications, beaucoup doivent prendre plusieurs médicaments chaque jour, souvent sur le long terme. Cette prise simultanée de plusieurs traitements porte un nom : la polymédication.